Liebe GynäkologInnen, Hebammen und Entbindungshelfer,
wir freuen uns, dass Sie Interesse an unserem Projekt
Deutsches FASD KOMPETENZZENTRUM Bayern
haben!
Im Folgenden haben wir für Sie zusammengefasst:
- Wissens-Quiz zum Risiko Alkohol
- Allgemeine Informationen
- Präventionsprojekte
- Anlaufstellen für Familien mit Risikoprofil
- Pathophysiologie des Alkoholeffekts auf das Ungeborene
- Literatur (Auswahl)
Wenn Sie Fragen haben, können Sie sich gerne an uns wenden: fasd@med.uni-muenchen.de.
Ihr Team des Deutschen FASD KOMPETENZZENTRUM Bayern
Wissens-Quiz zum Risiko Alkohol
In Ihrem Berufsalltag sind Sie vermutlich bereits mehrfach mit Fragen rund um das Risiko von Alkoholkonsum in der Schwangerschaft für das werdende Kind konfrontiert worden.
Wenn Sie Ihr bereits bestehendes Wissen zu diesem Thema gerne testen möchten, finden Sie unter diesem Link unser Wissens-Quiz zum Thema Alkoholkonsum in der Schwangerschaft. Hier können Sie durch die Beantwortung von 10 Fragen anonym Ihre Kenntnisse überprüfen und erweitern. Viel Erfolg!
Allgemeine Informationen
Als GynäkologInnen, GeburtshelferInnen und Hebammen/Entbindungspfleger betreuen Sie viele Frauen und Paare mit Kinderwunsch, werdende Eltern und Familien. Damit sind Sie wichtige NetzwerkpartnerInnen für die Prävention von Alkoholkonsum in der Schwangerschaft und für die Früherkennung von Risikofamilien und Kindern mit Fetaler Alkoholspektrumstörung. Wir haben für Sie im folgenden Text relevante Informationen zu Risikofaktoren für Alkoholkonsum in der Schwangerschaft, möglichen Auffälligkeiten bei Kindern mit pränataler alkoholtoxischer Schädigung in den ersten Lebensmonaten und zur Fetalen Alkoholspektrumstörung zusammengefasst.
Alkoholkonsum kommt sehr häufig vor!
Aus internationalen Studien lässt sich ableiten, dass ein wiederholter Alkoholkonsum oder ein mindestens einmalig auftretendes Rauschtrinken (Binge-Drinking = 5 Getränke zu einer Gelegenheit z.B. 5×0,3l = 1,5l Bier oder ½ l Wein) während der Schwangerschaft das Risiko der Entwicklung einer FASD birgt [1]. Doch rund ein Drittel der schwangeren Frauen konsumiert Alkohol: Laut der Studie „Gesundheit in Deutschland Aktuell“ (von 2012) zeigen ca. 20% der schwangeren Frauen einen moderaten und ca. 8% einen riskanten Alkoholkonsum. Ein Rauschtrinken zeigen 16% der Schwangeren [2]. Sowohl Ethanol als auch dessen Abbauprodukt Acetaldehyd sind ungehindert plazentagängig und gelangen vollständig in den Kreislauf des Ungeborenen. Zum einen sind die zum Abbau benötigten Enzyme noch nicht ausreichend vorhanden oder funktionstüchtig, zum anderen scheint eine Re-Absorption des Alkohols in der Amnionflüssigkeit stattzufinden. Dies führt dazu, dass die zellschädigenden Stoffe im Embryo bzw. Foetus akkumulieren und die Entwicklung verschiedener Organe, insbesondere des Gehirns, sowie das Wachstum im gesamten Schwangerschaftsverlauf beeinflussen können.
Risikofaktoren für Alkoholkonsum der Frau während der Schwangerschaft [3]:
-
Alter der Schwangeren > 30 Jahre (Binge-Drinking < 27 Jahre)
-
Single
-
Hoher sozio-ökonomischer Status
-
Kein Migrationshintergrund oder hohe Akkulturation
-
Beginn von Alkoholkonsum in einem frühen Lebensalter
-
Alkoholkonsum vor der Schwangerschaft oder vorherige Therapie wegen Alkoholproblemen
-
Rauchen oder Konsum illegaler Drogen
-
Alkohol- oder Drogenkonsum enger Bezugspersonen
-
ungeplante oder ungewollte Schwangerschaft oder seltene/spät begonnene pränatale Vorsorge
-
Geringe soziale Unterstützung
-
Stattgefundene oder aktuelle körperliche Misshandlung oder sexueller Missbrauch
-
Psychische und psychiatrische Störungen (z.B. Depression, Angst- oder Panikstörung, sexuelle Funktionsstörung)
Risikofaktoren für die Entwicklung einer FASD durch intrauterine Alkoholexposition [3]:
-
Chronischer Alkoholkonsum der Frau
-
Hoher Alkoholkonsum vor und/oder während der Schwangerschaft
-
Beikonsum von Nikotin oder anderen Drogen
-
Mütterliches Alter > 30 Jahre
-
Ethnische Zugehörigkeit der Mutter (verlangsamter Alkoholabbau)
-
Geringer sozio-ökonomischer Status
-
Mütterliche Mangel- oder Fehlernährung
-
Stress
-
Geburtshilfliche Komplikationen
-
Genetische Prädispositionen
Wann sollten Sie an eine FASD denken?
Die vier diagnostischen Säulen sind:
1. Wachstumsauffälligkeiten
2. Auffälligkeiten des Gesichtes (kurze Lidspalten, verstrichenes Philtrum und schmale Oberlippe)
3. Auffälligkeiten des ZNS (funktionelle und strukturelle)
4. Intrauterine Alkoholexposition
Zu 1.) Wachstumsauffälligkeiten: Kleinwuchs, Untergewicht (BMI, Gewicht oder Körperlänge an oder unter der 10. Wachstumsperzentile);
Zu 2.) Auffälligkeiten des Gesichtes: kurze Lidspalte (Länge zwischen dem inneren und äußeren Augenwinkel), schmale Oberlippe, verstrichenes Philtrum (die zwei Falten zwischen Nase und Oberlippe) – siehe Abb. 1;
Zu 3.) Auffälligkeiten des ZNS (strukturell): Mikrozephalie (Kopfumfang unter der 10. Wachstumsperzentile);
Zu 3). Auffälligkeiten des ZNS (funktionell): im Säuglings- und Kleinkindalter Entwicklungsverzögerung (Sprache/ Motorik/ Kognition), Schlafstörungen, Ess- und Schluckstörungen. Im weiteren Verlauf Intelligenzminderung, Epilepsie, Störungen der Sprache, der Koordination und/oder Feinmotorik, der räumlich-visuellen Wahrnehmung und/oder der räumlich-konstruktiven Fähigkeiten, der Lern- oder Merkfähigkeit, der exekutiven Funktionen, der Rechenfertigkeiten, der Aufmerksamkeit, der sozialen Fertigkeiten oder des Verhaltens.
Assoziierte Fehlbildungen an allen Organsystemen sind möglich, aber nicht zwangsläufig vorhanden: z.B. Ohren, Augen, Herz, Nieren, Leber, Milz, Skelett inkl. Gaumen. Bei Verdacht auf eine Malformation sollte frühzeitig an Kinder- und JugendärztInnen verwiesen werden, um die nötige Diagnostik einzuleiten.
Besonderes Augenmerk sollte gerichtet werden auf Eltern mit psychiatrischer Erkrankung oder Risikoverhalten hinsichtlich Substanzkonsum oder bereits vorhandener Suchterkrankung (Cave: Beikonsum von Alkohol bei anderer Drogeneinnahme bzw. substituierten Schwangeren).
Die Untergruppen der FASD sind das Fetale Alkoholsyndrom (FAS), das partielle Fetale Alkoholsyndrom (pFAS) und die alkoholbedingte entwicklungsneurologische Störung (ARND – alcohol related neurodevelopmental disorder).
Beim FAS sind alle 4 diagnostischen Säulen vorhanden. Dabei muss der mütterliche Alkoholkonsum in der Schwangerschaft nicht bestätigt sein. Faciale Auffälligkeiten und Wachstumsauffälligkeiten können zum Teil bereits im Neugeborenenalter sichtbar sein.
Beim pFAS müssen keine Wachstumsauffälligkeiten und nur zwei faciale Anomalien vorhanden sein. ZNS-Auffälligkeiten und eine wahrscheinliche Alkoholexposition liegen vor.
Bei der ARND müssen keine Auffälligkeiten des Wachstums und des Gesichtes präsent sein, d.h. das Kind ist phänotypisch unauffällig. Die Gehirnbeeinträchtigungen sind dennoch signifikant. Die intrauterine Alkoholexposition muss bestätigt sein, um die Diagnose zu stellen.
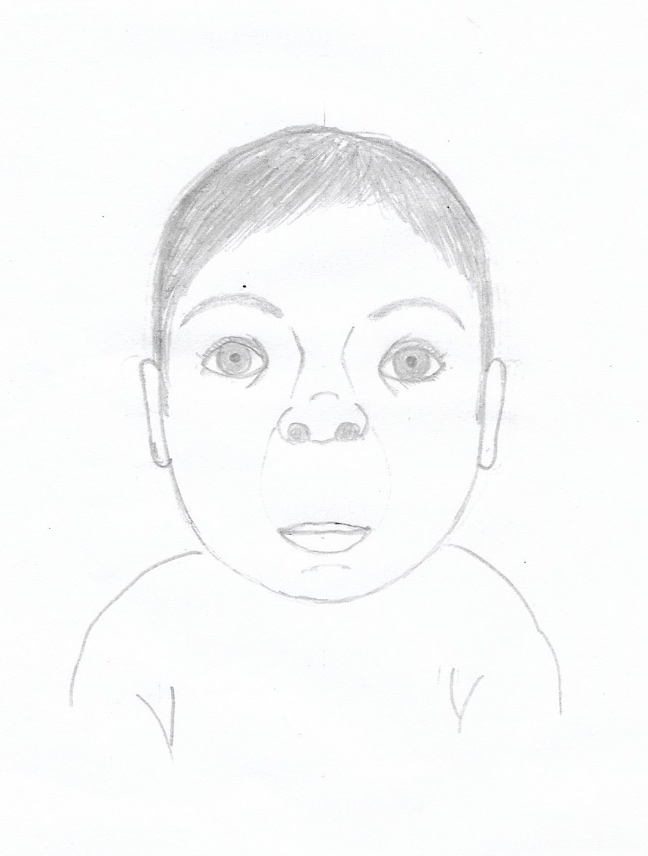
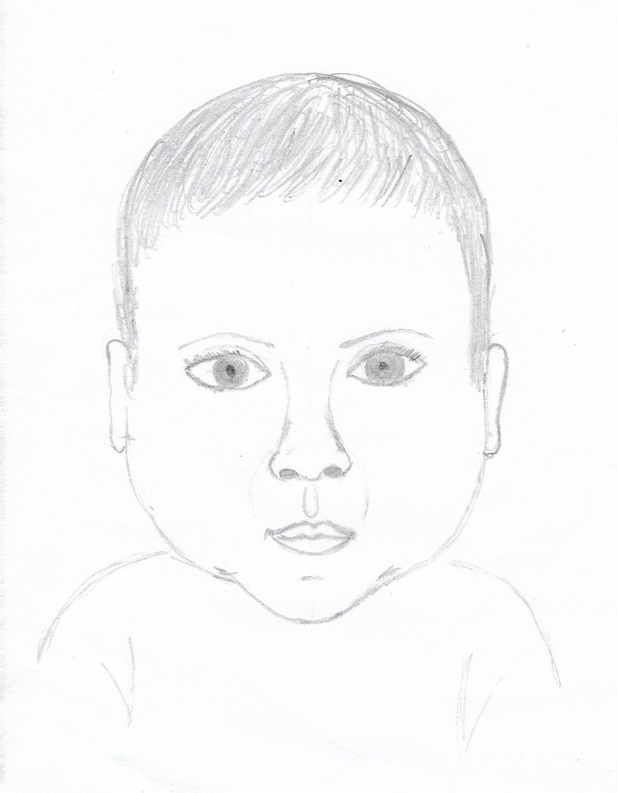
Abb. 1:
Links: Schemazeichnung Säugling mit Fetalem Alkoholsyndrom – FAS (einer Untergruppe der FASD). Dargestellte mögliche Auffälligkeiten: kurze Lidspalte, Epikanthus, Hypertelorismus, kurze Nase mit antevertierten Nares, schmale Oberlippe, verstrichenes Philtrum, Mikrognathie, tiefsitzende, nach hinten rotierte Ohren (Achtung: nur kurze Lidspalten, verstrichenes Philtrum und schmale Oberlippe sind in ihrer Kombination spezifisch für FAS).
Rechts: gesunder Säugling.
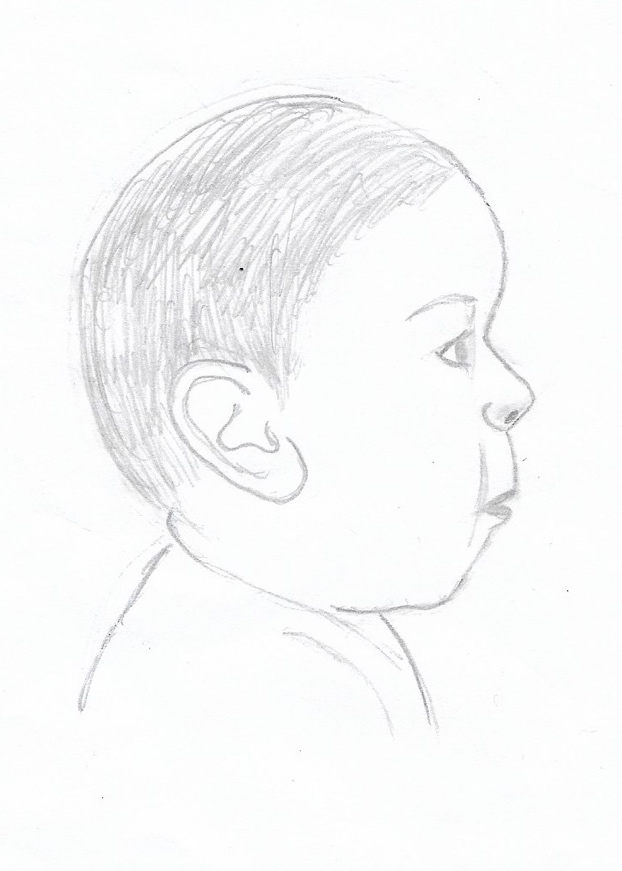
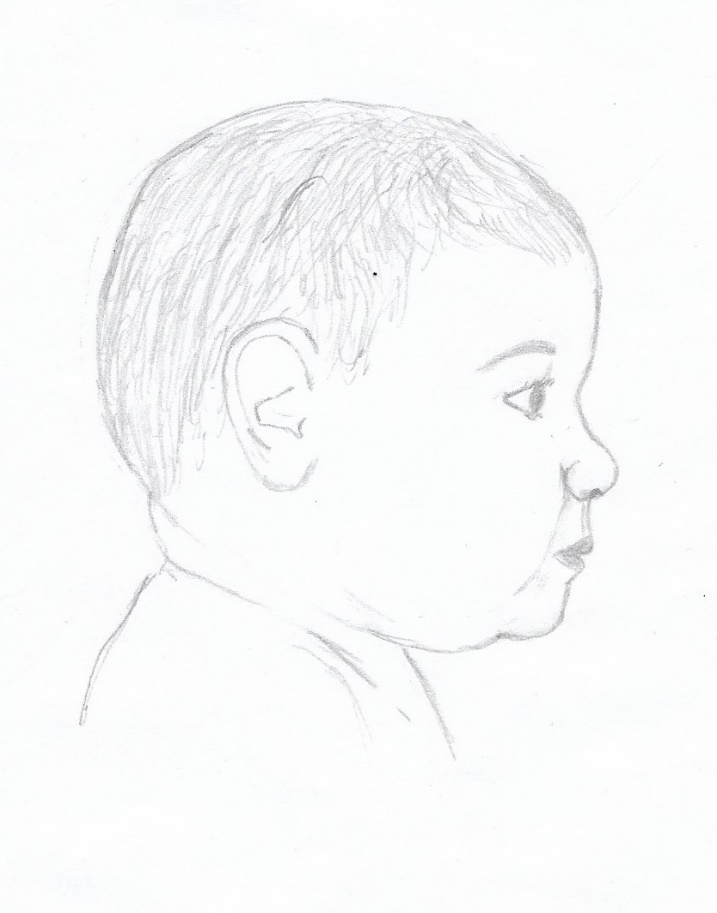
Abb. 2:
Links: Schemazeichnung Profilbild eines Säuglings mit Fetalem Alkoholsyndrom – FAS (einer Untergruppe der FASD). Dargestellte mögliche Auffälligkeiten: Mikrozephalie, flaches Mittelgesicht mit tiefer Nasenwurzel, kurze Nase mit antevertierten Nares, schmale Oberlippe, verstrichenes Philtrum, Mikrognathie, tiefsitzende, nach hinten rotierte Ohren.
Rechts: gesunder Säugling.
Wenn ein Kind Auffälligkeiten in einer der vier diagnostischen Säulen zeigt, sollen die anderen Bereiche abgeklärt oder deren Abklärung veranlasst werden [3].
Die Diagnosestellung und Anbahnung von Therapien und Unterstützungsmaßnahmen erfolgt durch die betreuenden KinderärztInnen, Sozialpädiatrischen Zentren oder Kinder- und Jugendpsychiatrien.
Präventionsprojekte
Die Fetale Alkoholspektrumstörung ist eine der häufigsten angeborenen chronischen Erkrankungen in Deutschland. Daher spielt die Prävention von Alkoholexposition im Mutterleib und somit die Vermeidung von alkoholtoxischen Schäden des werdenden Kindes eine besonders wichtige Rolle. Sehr viele NetzwerkpartnerInnen aus verschiedenen medizinischen und nicht-medizinischen Bereichen tragen dazu bei, dass das Aufklärungsangebot über das Risiko von Alkoholkonsum in der Schwangerschaft in allen Bereichen der Bevölkerung verbessert und ausgeweitet wird. Wenn Sie sich über Präventionsprojekte zu diesem Thema informieren möchten, finden Sie unter diesem Link eine kommentierte Auflistung von Projekten und deren Kontaktdaten
Anlaufstellen für Familien mit Risikoprofil
Unter diesem Link finden Sie eine Aufstellung von Anlaufstellen, an die sich Familien mit Risikoprofil zur weiteren Beratung und Betreuung wenden können.
Pathophysiologie des Alkoholeffekts auf das Ungeborene
Falls Sie sich als im medizinischen Bereich tätige Kolleginnen und Kollegen noch genauer mit den Effekten von Alkohol auf das ungeborene Kind beschäftigen möchten, haben wir unter diesem Link wichtige Aspekte der Pathophysiologie von Alkoholauswirkungen während der Schwangerschaft auf die Entwicklung des Kindes für Sie zusammengefasst.
Literaturliste (Auswahl)
- Landgraf MN (2017). Fetale Alkoholspektrumstörung – Diagnose und frühe Förderung. Die Hebamme; 30: 336–3452.
- GEDA – Studie zur Gesundheit in Deutschland des Robert Koch Instituts (2012). Download unter: https://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsB/GEDA12.pdf?__blob=publicationFile
- S3-Leitlinie Diagnose der Fetalen Alkoholspektrumstörungen. Downloadbar unter: https://www.awmf.org/leitlinien/detail/ll/022-025.html